«Das ist doch psychosomatisch!» Diese leicht dahin gesagte Äusserung lässt der Spekulation freien Lauf. Eine Andeutung, die Tieferes vermuten lässt – aber man will ja nichts Konkretes gesagt haben. Doch angedeutet wird so manches: Eine psychische Ursache für ein körperliches Leiden mindestens. Unbewältigtes wird der leidtragenden Person unterstellt oder gar Simulation. In diesen Gleichsetzungen lauern Stigmatisierungen – als psychisch kranker Mensch zu gelten, als Simulant oder als Hypochonder. Für Betroffene kann diese Stigmatisierung in einen Teufelskreis sich verstärkender Krankheitsprobleme führen.
Ursprünge der Psychosomatik
Die synonyme Verwendung des Begriffs «psychosomatisch» mit «psychisch bedingt» entspricht dabei einem allgemeinen Verständnis, das jedoch in der heutigen medizinischen Betrachtungsweise deutlich zu kurz greift.
Das Konzept der Psychosomatik wurde von der Freudschen Psychoanalyse geprägt und geht auf die Idee der Konversion zurück. Sigmund Freud ging in seiner Theorie der Konversion von der Übertragung von Affekten wie Aggression, Wut, Angst, Hilflosigkeit oder Schuld auf Organe aus. Die Symptome solcher Konversionen zeigten sich nach Freud beispielsweise als Kopfschmerzen, Magen-Darm-Probleme, Ohnmachtsanfälle. Unerträgliche psychische Zustände werden dabei auf die körperliche Ebene verschoben, auf der dann mitunter schmerzhafte Abwehrreaktionen stattfinden. Mit dieser Konversion von der Psyche in den Körper (Soma) werden nach diesem Verständnis unerträgliche Konflikte vom Ich ferngehalten.
Das biopsychosoziale Krankheitsmodell
In der heutigen Betrachtungsweise einer Wechselwirkung von Psyche und Soma wird vom biopsychosozialen Krankheitsmodell gesprochen. In diesem Modell gibt es keine reinen somatischen, psychischen oder psychosomatischen Erkrankungen. Stattdessen gibt es Wechselwirkungen zwischen Körper und Psyche, die einander bedingen können, aber nicht müssen. In diesem empirisch-naturwissenschaftlichen Zugang zum Konzept der Psychosomatik sind Gesundheit und Krankheit nicht klar voneinander abzugrenzende Begriffe.
Ein auf Wechselwirkungen zwischen Psyche und Körper basierendes Verständnis entwickelte sich seit den 1960er Jahren, wobei die soziale Umgebung des Individuums in die Forschung über stressauslösende Faktoren und deren psychische und somatische Manifestationen einbezogen wurde.
Neue medizinische Disziplinen
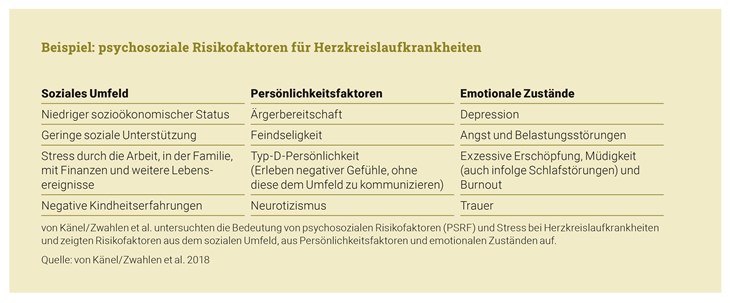
Während die erste Phase, die sich mit der Psychogenese psychosomatischer Erkrankungen befasste, in der Schweiz wenig Beachtung fand (Buddeberg 2004), gab es beim Konzept der biopsychosozialen Medizin zahlreiche Entwicklungen, die die psychosomatische Medizin etabliert haben. Die dritte Phase seit den 1990er Jahren beschreibt Buddeberg als psychobiologische, die eine enge Zusammenarbeit zwischen Ärzten und Psychotherapeuten vorsieht. Körperliche Veränderungen und Verhalten beeinflussen sich in diesem Modell gegenseitig. Die Forschungen auf diesem Gebiet werden stark von der Inneren Medizin getrieben (von Känel/Zwahlen et al. 2018); sie haben Disziplinen wie die Psychokardiologie, Psychoimmunologie und Psychoonkologie hervorgebracht.
Seit den 1970er Jahren etabliert sich die Verhaltensmedizin, die über verhaltensorientierte Verfahren die Behandlung somatischer Erkrankungen günstig beeinflussen kann, was wiederum den Wechselwirkungsmechanismus von Psyche und Soma bestätigt.
Den Ursachen eines Leidens auf der Spur
Bei einer Befunderhebung werden die Selbstauskünfte von Patienten über Beschwerden einerseits mit Beobachtungen durch die medizinische Fachperson und andererseits mit Untersuchungen möglicher körperlicher Ursachen abgeglichen. Berichtet beispielsweise eine Person von Schlafstörungen und innerer Unruhe, werden äussere Anzeichen gesucht, die diese Beschwerden bestätigen. Das kann sich beispielsweise in Körperhaltung oder Mimik manifestieren oder über Hinweise auf Konzentrationsstörungen. Mögliche körperliche Ursachen eines Schlafmangels sind vielfältig; häufig kommt zum Beispiel die sogenannte Schlafapnoe vor. Dabei handelt es sich um Atemstillstände, die durch erschlaffende Rachenmuskulatur verursacht werden können, was zu Schlafunterbrechungen führt. Auch können Substanzen in Medikamenten oder Lebensmitteln bestimmte körperliche Reaktionen hervorrufen und aufputschende Wirkung entfalten. Hier ist also etwas ärztliche Detektivarbeit zu leisten.
Wenn körperliche Ursachen oder direkte Umwelteinflüsse sowie eingenommene Substanzen ausgeschlossen werden können, stellt sich die Frage, warum Patienten Schmerzen und Beeinträchtigungen erleben, auch wenn objektive Trigger fehlen. Es stellen sich Fragen nach Motiven, Intentionen und möglichen psychischen Störungen.
Internale Motivationen
Motive leiten sich in der Psychologie von einem inneren Wertesystem ab, mit dem Individuen ihren Bedürfnissen und ihrem Selbstbild gerecht werden wollen. Wenn ein Patient beispielsweise sehr leistungsorientiert ist, wird er oder sie möglicherweise Zeichen der Überforderung länger ignorieren, was zu Schlafstörungen führen kann. Dieser Person fällt es dann leichter, über Schlafstörungen als über eine Überforderung zu klagen, die möglicherweise ur- sächlich ist. In Gesprächen können solche Motive bewusst gemacht werden – ein erster Schritt, um Verhaltensänderungen herbeizuführen und damit auch die Störung zu behandeln. Solche internalen Motivationen können auch ein übertriebenes Schmerzerleben herbeiführen; so richtet sich vielleicht eine betroffene Person nur gewohnheitsmässig in der Kranken- oder Hilflosen- rolle ein. In der «Leitlinie zur Begutachtung psychischer und psychosomatischer Störungen»[1] wird Simulation abgegrenzt von solchen «artifiziellen Störungen, bei denen Beschwerden oder Symptome ebenfalls (wie bei der Simulation) vorgetäuscht werden».
Hypochondrie
Hypochonder erleben vor allem über längere Zeit- räume eine ausgeprägte Angst vor Erkrankungen und fixieren sich dabei auf mögliche körperliche Symptome. Diese Störung kann auch mit Wahnvorstellungen einhergehen und in Verbindung mit an- deren psychischen Störungen wie Depressionen oder Angststörungen auftreten. Die Ursachen dieser Störung können beispielsweise durch traumatische Erlebnisse hervorgerufen und durch Kindheitserfahrungen begünstigt werden. Behandelt wird die Hypochondrie mit den Instrumenten einer kognitiven Verhaltenstherapie, mit dem Ziel, die Überzeugungen der Betroffenen zu verändern.
Externale Motivationen
In der oben genannten Leitlinie werden drei interessengeleitete Verhaltensweisen beschrieben:
- Die Simulation, «die bewusste und zielgerichtete Vortäuschung von Beschwerden und Symptomen mit einer externalen Motivation (Entschädigung, Arbeitsunfähigkeitsbescheinigung etc.)»
- Die Aggravation, «die bewusste verschlimmernde oder überhöhende Darstellung oder Ausweitung einer krankhaften Störung für die Erreichung externaler Ziele»
- Die Dissimulation, das Herunterspielen psychischer und sozialer Probleme
Hinweise auf Übertreibung von Funktionsstörungen
Bei einer gutachterlichen Bewertung möglicher Funktionseinschränkungen findet eine Plausibilitäts- und Konsistenzprüfung der Befunde aus bereits erfolgten medizinischen Untersuchungen, Gesprächen mit den zu begutachtenden Menschen und zusätzlich durchgeführten psychologischen Tests statt. Faktoren wie bereits unternommene Therapiebemühungen oder das psychosoziale Funktionsniveau bei der Alltagsbewältigung fliessen bei dieser Überprüfung mit ein.
[1] AWMF online: Leitlinie zur Begutachtung psychischer und psychosomatischer Störungen, Stand 1. Dezember 2019.
Literatur
Claus Buddeberg: Psychosoziale Medizin, Psychosomatik und Psychotherapie in der Schweiz. Entwicklungslinien der letzten 50 Jahre. Zeitschrift für Psychosomatische Medizin und Psychotherapie. 2004. S. 346 bis 354. Roland von Känel: Psychosomatische Forschung in der Schweiz und Implikationen für die Versorgung. Primary and Hospital Care. 2018. S. 399 bis 403. doi.org/10.4414/ phc-d.2018.01865
Take-Aways
- Das moderne Verständnis der Psychosomatik geht von Wechselwirkungen zwischen Körper (Soma) und Psyche aus: Psychisches Wohlbefinden begünstigt körperliches und umgekehrt.
- Aus diesem Verständnis entstanden neue medizinische Disziplinen wie die Psychoonkologie oder Psychoimmunologie.
- Kognitive Verhaltenstherapien werden zur Behandlung somatoformer Störungen eingesetzt.
- External motivierte Übertreibungen und Simulationen zeigen normalerweise Plausibilitätsbrüche mit Befunden medizinischer Untersuchungen, Beobachtungen oder der Therapieadhärenz.